Introducción
El mieloma múltiple (MM) es un tipo de cáncer que se genera en células plasmáticas y se caracteriza por la multiplicación excesiva de células neoplásicas del plasma en la médula ósea. Esta condición puede provocar complicaciones relacionadas con la destrucción del tejido óseo, principalmente de la columna vertebral.1 Además, el MM es el segundo cáncer hematológico más común después del linfoma no Hodgkin y su incidencia anual es de seis casos por cada 100 000 habitantes en países de occidente.2,3
Se ha reportado que las fracturas vertebrales por compresión son el tipo de fractura más frecuente en pacientes con MM, con una prevalencia de entre 34% y 64% de los casos al inicio de la enfermedad.4 A pesar de la carga de morbilidad y del impacto de estas fracturas en la calidad de vida de los pacientes con MM, sus características radiológicas han sido pobremente descritas en la literatura. Además, se presume que parámetros relacionados con la gravedad del MM son factores predictivos del desarrollo de nuevas fracturas patológicas.1 Aunque estudios recientes como el de Zijlstra et al.5 han reportado que ser mujer, el estadio del cáncer, la presencia de dolor lumbar y los cambios en la densidad ósea visibles en tomografía computarizada (TC) se asocian fuertemente con el riesgo de desarrollar nuevas fracturas vertebrales, se requieren más estudios que soporten estos hallazgos.
Hay pocos estudios realizados en población colombiana con diagnóstico de MM. Por ejemplo, existen algunos reportes caso que presentan datos de los pacientes con esta condición en el país;6,7 no obstante, estos no reportan información sobre la afectación de la columna vertebral o los desenlaces clínicos en estos casos. Además, no se han realizado guías nacionales o regionales que orienten el tratamiento de pacientes este tipo de cáncer. Por lo anterior y teniendo en cuenta el incremento de la incidencia del MM a causa del aumento de la expectativa de vida de la población general, es importante crear directrices que ayuden a mejorar el diagnóstico y tratamiento de pacientes con esta condición.
En este sentido, es necesario caracterizar la población con MM con el fin de tener información clara y entender el comportamiento de dicha enfermedad en nuestro contexto, pues esto puede favorecer tanto la identificación de factores predictivos o de riesgo de desarrollar compromiso de la columna vertebral, como la realización de comparaciones con datos internacionales. Por lo tanto, el objetivo de este estudio es describir las características de pacientes con mieloma múltiple y afectación de la columna vertebral atendidos en un hospital de tercer nivel de Medellín.
Metodología
Tipo de estudio
Estudio descriptivo retrospectivo.
Población y muestra
La población de estudio consistió de pacientes mayores de 18 años atendidos en un hospital de tercer nivel de Medellín entre enero de 2014 y diciembre de 2018 con diagnóstico de MM sintomático y afectación (cervical, dorsal o lumbar) de la columna vertebral según pruebas imagenológicas (radiografía, TC y/o resonancia magnética [RM]) para el momento de diagnóstico de MM y/o durante el seguimiento. Es importante mencionar que se realizó la identificación de estos pacientes mediante los códigos de la Clasificación Estadística Internacional de Enfermedades y Problemas Relacionados con la Salud (décima revisión [CIE-10]) incluidos en las historias clínicas.
Se excluyeron a aquellos pacientes con afectaciones en la columna vertebral cuya etiología fuera diferente al MM, pacientes con antecedente de fusión vertebral o de procedimientos de aumentación vertebral (vertebroplastia o cifoplastia) antes del diagnóstico de MM, y aquellos pacientes con datos incompletos sobre las variables de estudio. Teniendo en cuenta que el promedio de personas con MM atendidas anualmente en la institución es 30, que se atendieron aproximadamente 120 pacientes durante el período de estudio (cuatro años) y que el 80% de la población con mieloma múltiple presenta afectación espinal, el tamaño mínimo de la muestra para este estudio fue de 96 pacientes.
Procedimientos
Mediante la revisión de las historias clínicas electrónicas, se recolectaron datos sociodemográficos y clínicos. Además, los datos de pruebas imagenológicas se obtuvieron de la plataforma de imágenes de la institución. Las variables sociodemográficas son edad y sexo, mientras que las variables clínicas son estadio de MM (diagnóstico de novo o recaída), signos y síntomas al diagnóstico, tipo de lesión neurológica, información sobre pruebas imagenológicas (examen imagenológico con el que se definió el diagnóstico de afectación en la columna vertebral por primera vez, sección de la columna vertebral afectada, número de niveles (cuerpos vertebrales) afectados, tipo de fractura vertebral, presencia de lesión lítica en más del 50% del cuerpo vertebral, presencia de deformidades de la columna vertebral y presencia de fractura patológica no vertebral) y tratamiento del MM y de la afectación de la columna vertebral.
Las características de los exámenes imagenológicos evaluadas fueron las siguientes:
- Radiografías de la columna anteroposterior y lateral, cervical, torácica o lumbosacra: presencia de fracturas; patrones de lesiones líticas pequeñas; patrón moteado o apolillado, o lesiones óseas destructivas grandes en cuerpos vertebrales o elementos posteriores de la vértebra.8
- TC: presencia de patrones de fracturas definidos, lesiones más pequeñas (de hasta 5mm en hueso trabecular) que no pueden ser visualizadas en la radiografía y lagunas óseas. El número de niveles (cuerpos vertebrales) afectados por lesión lítica <50% del cuerpo vertebral se estableció a partir de la realización de cortes axiales y sagitales en la imagen tomográfica y la cuantificación de cada uno de los niveles afectados y/o según la interpretación registrada en el informe de radiología.9,10
- RM: debido a que esta es la técnica con mayor sensibilidad y especificidad para evaluar las lesiones de la columna, estas se caracterizaron según la morfología de las fracturas por compresión vertebral y la evaluación de la presencia de daño en el sistema nervioso o tumores paraespinales.11
Análisis estadístico
Las variables cuantitativas se describen usando medias y desviaciones estándar, ya que la distribución de los datos fue normal (prueba de Kolmogorov–Smirnoff). Por su parte, las variables cualitativas se describen utilizando en frecuencias absolutas y porcentajes.
Consideraciones éticas
Esta investigación siguió los principios éticos para la realización de estudios biomédicos en seres humanos establecidos en la Declaración de Helsinki12 y las normas científicas, técnicas y administrativas de investigación en salud de la resolución 8430 de 1993, emitida por el Ministerio de Salud de Colombia.13 Además, el estudio fue aprobado por el Comité de ética de La Investigación de la Fundación Hospitalaria San Vicente Paúl mediante el acta 35-2019 de diciembre 13 de 2019. Finalmente, teniendo en cuenta que el presente es un estudio descriptivo retrospectivo en el que no se realizaron intervenciones o procedimientos adicionales a los pacientes, se consideró que tiene un riesgo mínimo desde el punto de vista ético.
Resultados
Se identificaron 718 pacientes con diagnóstico de MM y de fracturas patológicas, de los cuales 109 cumplieron todos los criterios de inclusión y, por tanto, constituyen la muestra del estudio (Figura 1).
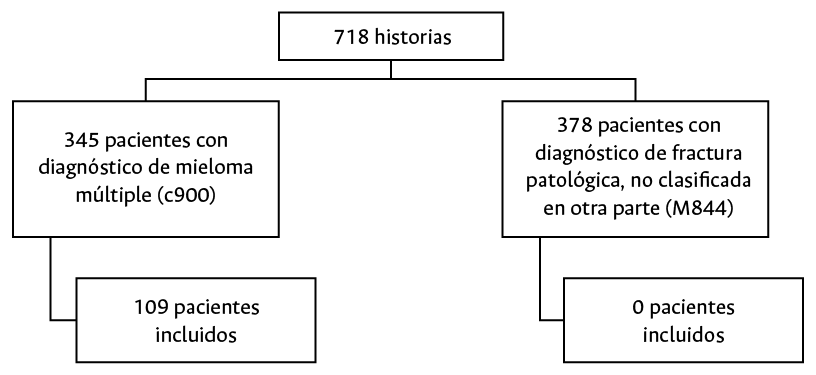
Figura 1. Diagrama de flujograma los pacientes incluidos en el estudio.
Fuente: elaboración propia.
En el presente estudio la media de edad fue 63,79 años (DE:11,78) y el 50,5% eran hombres. El 78,9% de los pacientes (n=86) fueron diagnosticados de novo y el síntoma más frecuente fue dolor lumbar (46,8%), seguido de malestar general (28,4%), dolor óseo (15,6%), dolor en otra parte de la columna (8,3%) y déficit neurológico (0,9%). Además, el 26,6% de los pacientes desarrollaron alguna enfermedad neurológica, entre las cuales las más frecuentes fueron la mielopatía compresiva (17,4%) y la radiculopatía (4,6%), y las menos frecuentes, el entumecimiento en miembros superiores, la mielitis transversa, la neuropatía periférica, la polineuropatía sensitivomotora y la radiculopatía acompañada de cola de caballo, cada una de estas con una prevalencia de 0,9% (Tabla 1).
Tabla 1. Hallazgos clínicos y sociodemográficos de los pacientes incluidos en el estudio.
|
Variable |
Frecuencia (%) |
|
|
Sexo |
Hombre |
55 (50,5%) |
|
Mujer |
54 (49,5 %) |
|
|
Estado de la enfermedad |
Diagnóstico de novo |
86 (78,9 %) |
|
Recaída |
23 (21,1%) |
|
|
Signos y síntomas al diagnóstico |
Malestar general |
31 (28,4%) |
|
Dolor óseo |
17 (15,6%) |
|
|
Dolor lumbar |
51 (46,8%) |
|
|
Dolor en otra parte de la columna |
9 (8,3%) |
|
|
Déficit neurológico |
1 (0,9%) |
|
|
Tipo de lesión neurológica |
Entumecimiento en miembros superiores |
1 (0,9%) |
|
Mielopatía compresiva |
19 (17,4%) |
|
|
Mielitis transversa |
1 (0,9%) |
|
|
Neuropatía sensitiva severa |
1 (0,9%) |
|
|
Polineuropatía sensitivomotora |
1 (0,9%) |
|
|
Radiculopatía |
5 (4,6%) |
|
|
Radiculopatía y cola de caballo |
1 (0,9%) |
|
|
Ninguna |
80 (73,4%) |
Fuente: elaboración propia.
Con respecto a los exámenes imagenológicos, se identificó que el método diagnóstico de lesiones en la columna vertebral más común fue la tomografía (62,4%), seguida por la radiografía, la RM y gammagrafía ósea, con una frecuencia del 19,3%, 13,8% y 4,6%, respectivamente. Además, la media de niveles afectados fue 5 cuerpo vertebrales, el 76,1% de los pacientes presentó lesión lítica en más del 50% del cuerpo vertebral y el 84,4% de los pacientes tenía fracturas vertebrales (fractura por compresión vertebral: 73,4%; deformidad vertebral en cuña: 5,5%, y fractura de platillo vertebral: 5,5%). Dichas afectaciones se presentaron en dos o más secciones de la columna vertebral en el 73,4% de los casos, mientras que en el resto de los pacientes se identificó solo una sección afectada, particularmente en las vértebras torácicas en el 12,8% de los casos, las vértebras lumbares en el 11%, el sacro en el 1,8% y las vértebras cervicales en el 0,9%. Por último, se evidenció que el 22% de los pacientes con fracturas vertebrales también presentó alguna fractura patológica no vertebral (Tabla 2).
Tabla 2. Hallazgos imagenológicos en la población incluida en el estudio.
|
Variable |
Frecuencia (%) |
|
|
Examen imagenológico con el que se definió el diagnóstico de afectación en la columna vertebral por primera vez |
Gammagrafía |
5 (4,6%) |
|
Radiografía |
21 (19,3%) |
|
|
Resonancia magnética |
15 (13,8%) |
|
|
Tomografía computarizada |
68 (62,4%) |
|
|
Sección de la columna vertebral afectada |
Cervical |
1 (0,9%) |
|
Torácico |
14 (12,8%) |
|
|
Lumbar |
12 (11%) |
|
|
Sacro |
2 (1,8%) |
|
|
Dos o más secciones |
80 (73,4%) |
|
|
Tipo de fractura vertebral |
Ninguna |
17 (15,6%) |
|
Deformidad vertebral en cuña |
6 (5,5%) |
|
|
Fractura de platillo vertebral |
6 (5,5%) |
|
|
Fractura por compresión vertebral |
80 (73,4%) |
|
|
Lesión lítica en más del 50% del cuerpo vertebral |
Sí |
83 (76,1%) |
|
No |
26 (23,9%) |
|
|
Presencia de deformidades de la columna vertebral |
Aumento de cifosis |
18 (16,5%) |
|
Aumento de lordosis lumbar |
4 (3,7%) |
|
|
Escoliosis |
16 (14,7%) |
|
|
Pérdida de cifosis |
3 (2,6%) |
|
|
Ninguna |
68 (62,4%) |
|
|
Presencia de fractura patológica no vertebral |
Sí |
24 (22%) |
|
No |
85 (78%) |
Fuente: elaboración propia.
A pesar de la ocurrencia de lesión lítica en más del 50% del cuerpo vertebral y de fracturas vertebrales, el 62,4% de los pacientes no tenía deformidades de la columna vertebral. No obstante, es importante mencionar que, en el resto de los pacientes, las deformidades encontradas fueron aumento de cifosis (16,5%), escoliosis (14,7%), aumento de lordosis lumbar (3,7%) y pérdida de cifosis (2,6%) (Tabla 2).
En cuanto al tratamiento del MM, el 95% de los pacientes recibió quimioterapia, usando como coadyuvantes esteroides (89,9%) y bifosfonatos intravenosa (54,1%) (Tabla 3). Por otra parte, para el tratamiento de las afectaciones en las vértebras, se realizó radioterapia en el 45,9% de los pacientes e intervención quirúrgica en el 12,8%. Las intervenciones quirúrgicas más comunes fueron la vertebroplastia y la fijación de la columna dorsal (3,7% cada una), mientras que otros procedimientos menos frecuentes incluyen la cirugía de descompresión lumbar con fijación de la columna dorsal, cirugía de descompresión lumbar, laminectomía con cirugía de descompresión lumbar, vertebroplastia con fijación de la columna dorsal y biopsia de tumor paravertebral.
Tabla 3. Tratamiento recibido por los pacientes incluidos en el estudio.
|
Variable |
Frecuencia (%) |
|
|
Quimioterapia |
Sí |
104 (95,4%) |
|
No |
5(4,6%) |
|
|
Uso de esteroides |
Sí |
98 (89,9%) |
|
No |
10 (9,2%) |
|
|
Sin dato |
1 (0,9%) |
|
|
Terapia con bifosfonatos |
No |
49 (45%) |
|
Oral |
1 (0,9%) |
|
|
Intravenosa |
59 (54,1%) |
|
|
Radioterapia |
Si |
50 (45,9%) |
|
No |
59 (54,1%) |
|
|
Intervención quirúrgica en columna vertebral |
No |
95 (87,2%) |
|
Biopsia en tumor paravertebral |
1 (0,9%) |
|
|
Cirugía de descompresión lumbar y fijación de la columna dorsal |
2 (1,8%) |
|
|
Cirugía de descompresión lumbar |
1 (0,9%) |
|
|
Fijación de la columna dorsal |
4 (3,7%) |
|
|
Laminectomía y cirugía de descompresión lumbar |
1 (0,9%) |
|
|
Vertebroplastia |
4 (3,7%) |
|
|
Vertebroplastia y fijación de la columna dorsal |
1 (0,9%) |
Fuente: elaboración propia.
Discusión
En el presente estudio, la edad promedio fue 63,7 años, lo cual es similar a la edad reportada en la literatura.14,15 Además, en este estudio la distribución de género fue cercana a 1:1; sin embargo, varios estudios han reportado que la enfermedad es más frecuente en hombres.1,2,14 Con respecto al diagnóstico de MM, la mayoría de los pacientes (78,9%) fueron diagnosticados de novo, por lo que se evidencia una tendencia a diagnosticar esta enfermedad en estadios avanzados y en pacientes que tienen una afectación en la columna vertebral significativa, lo cual genera una carga de morbilidad más alta debido a la ocurrencia de complicaciones. Lo anterior puede estar relacionado con la ausencia de manifestaciones clínicas y síntomas en estadios tempranos, así como a la existencia de una sospecha clínica baja. En este sentido, se ha reportado que, si bien los síntomas y signos del MM incluyen anemia, afección de los huesos, hipercalcemia o trombocitopenia, cerca del 30% de los pacientes con este tipo de cáncer pueden ser asintomáticos, por lo que solo se identifica la presencia de MM luego de exámenes médicos de rutina.
Se ha reportado que cerca del 80% de los pacientes con MM presentan afectación en los huesos3,11 y que la columna vertebral es el sitio más frecuentemente afectado, donde ocurren cerca del 60% de las lesiones óseas encontradas.6 Además del dolor óseo, otros signos y síntomas son debilidad generalizada (82%), pérdida de peso (24%) y sangrado o infecciones recurrentes (13%).3,11 Los síntomas presentados por los pacientes en este estudio son similares a los informados por Tossi2 y Altekruse et al.11, ya que el dolor lumbar fue el más prevalente (46,8%), seguido de malestar general (28,4%) y dolor óseo (15,6%).
Además, en este estudio, el 26,6% de los pacientes desarrollaron alguna enfermedad neurológica, con mayor frecuencia mielopatía compresiva (17,4%) o radiculopatía (4,6%). Al respecto, se ha informado que la compresión medular se produce hasta en el 20% de estos pacientes en diversas etapas de la enfermedad.4 Los mecanismos patogénicos del MM se explican esencialmente por el desplazamiento y la compresión mecánica que experimenta la médula espinal, debido a la invasión del tumor en el espacio epidural, reportada hasta en el 10% de los casos, o a los fragmentos óseos que sobresalen cuando el cuerpo vertebral está fracturado.
La incidencia promedio de las fracturas vertebrales reportada es cercana al 50%,16 más del 80% de estas fracturas se producen en la región entre T6 y L4 de la columna vertebral y el 50% ocurren en la unión toracolumbar, entre T11 y L1.1,15 En este estudio, la afectación vertebral se presentó con mayor frecuencia en múltiples vértebras (73,4%); en particular, el 84,4% de los pacientes tenía fracturas vertebrales, principalmente fracturas por compresión. Al respecto, Lecouvet et al.1 reportaron que el 67% de las fracturas vertebrales por compresión eran osteoporóticas benignas según los hallazgos imagenológicos de la RM, enfatizando que estas fracturas pueden observarse tanto en el momento del diagnóstico como durante el tratamiento. Teniendo en cuenta lo anterior, se debe considerar la presencia de MM como una posibilidad en pacientes con dolor lumbar agudo y fracturas vertebrales por compresión de apariencia benigna en las imágenes de RM.
Por otra parte, estudios sobre pacientes con MM5,8 reportan la ocurrencia de deformidad en la columna vertebral como resultado del cáncer, principalmente descompensación del balance sagital, cuya incidencia aumenta según el número de fracturas identificadas en el momento de diagnóstico. Es importante mencionar que las regiones lumbar y toracolumbar son particularmente relevantes, ya que la deformidad en estas áreas produce un desequilibrio sagital positivo.10 Sin embargo, no se ha determinado cuándo la deformidad de la columna vertebral comienza a presentarse, por lo que es importante evaluarla y prevenirla desde el inicio del tratamiento de pacientes con MM y afectación de la columna vertebral, en especial cuando los pacientes son diagnosticados en estadios avanzados.17 En la presente investigación, a pesar de la presencia de fracturas vertebrales y lesión lítica en más del 50% del cuerpo vertebral en un porcentaje importante de los pacientes, el 62,4% de estos no tenía deformidades en la columna vertebral.
Se observó que la media de niveles afectados fue 5 cuerpos vertebrales, lo cual es similar al estudio de Malhotran et al.10, en el cual se reporta una media de 3 niveles afectados. Sin embargo, se observan diferencias en el tratamiento instaurado con respecto a dicho estudio, ya que Malhotran et al.10 reportan que el 51% de los casos fueron manejados de forma conservadora y el 45%, con vertebroplastia; mientras que en este estudio el 87% de los pacientes recibió un tratamiento conservador (quimioterapia, esteroides, bifosfonatos y/o radioterapia) y solo se realizó una intervención quirúrgica al 12,8%.
Con respecto a los tratamientos conservadores, se ha reportado que el uso de bifosfonatos disminuye el dolor y la progresión de las fracturas.18,19 En este estudio, se observó que el 55% de los pacientes recibió dicho tratamiento. Otra estrategia de manejo conservador es la radioterapia, la cual tiene como objetivo principal disminuir el dolor y el tamaño de la lesión lítica, principalmente en aquellos pacientes que presentan plasmocitomas,20,21 en este estudio la radioterapia fue usada en el 45,9% de los casos en lo encontrado en nuestro medio. En cuanto a los tratamientos quirúrgicos, reportes indican que la vertebroplastia en pacientes con MM ayuda a disminuir el grado de dolor y, en consecuencia, mejora la calidad de vida.10,22,23 Teniendo en cuenta dicha información y que en este estudio solo el 3,7% de los pacientes recibió una vertebroplastia, se considera que esta herramienta terapéutica podría ser utilizada con mayor frecuencia en la institución.
Las limitaciones del presente estudio son la ausencia de información en la historia clínica, lo cual generó que los datos de algunos pacientes no fueran incluidos en el análisis, y analizar los datos de solo una sola institución, ya que esto dificulta generalizar o dar recomendaciones sobre el tratamiento de los pacientes con MM y afectación de la columna vertebral. No obstante, la fortaleza de este estudio es el tamaño de la muestra, pues es una de las más grandes en los estudios actuales y puede utilizarse para futuros estudios con el objetivo de crear guías locales de diagnóstico y tratamiento de pacientes con MM y afectación en la columna vertebral.
Conclusiones
El MM se presenta con la misma frecuencia en mujeres y hombres, y se localiza en la columna vertebral en cerca de la mitad de los casos. El síntoma principal de esta enfermedad es el dolor en los huesos. Si bien las lesiones causadas por el MM no producen deformidades importantes en el eje vertebral, estas suelen generar dolor crónico y lesiones neurológicas secundarias. Por tanto, realizar un diagnóstico y manejo oportuno del MM con técnicas poco invasivas pueden prevenir la aparición de estas consecuencias.
Conflicto de intereses
Ninguno reportado por los autores.
Financiación
Ninguna reportada por los autores.
Agradecimientos
Ninguno reportado por los autores.
Referencias
1.Lecouvet FE, Vande Berg BC, Maldague BE, Michaux L, Laterre E, Michaux JL, et al. Vertebral compression fractures in multiple myeloma. Part I. Distribution and appearance at MR imaging. Radiology. 1997;204(1):195–9. https://doi.org/jtph.
2.Tosi P. Diagnosis and treatment of bone disease in multiple myeloma: spotlight on spinal involvement. Scientifica (Cairo). 2013:104546. https://doi.org/gb7wcq.
3.Layton KF, Thielen KR, Cloft HJ, Kallmes DF. Acute Vertebral Compression Fractures in Patients with Multiple Myeloma: Evaluation of Vertebral Body Edema Patterns on MR Imaging and the Implications for Vertebroplasty. AJNR Am J Neuroradiol. 2006;27(8):1732-4.
4.Anitha D, Baum T, Kirschke JS, Subburaj K. Risk of vertebral compression fractures in multiple myeloma patients. Medicine (Baltimore). 2017;96(2):e5825.https://doi.org/jtpj.
5.Zijlstra H, Wolterbeek N, Drost RW, Koene HR, Van der Woude HJ, Terpstra WE, et al. Identifying predictive factors for vertebral collapse fractures in multiple myeloma patients. Spine J. 2020;20(11):1832-9.
https://doi.org/jtn2.
6.Abello V, Idrobo H, Sossa CL, Galvez KM, Saavedra D, Solano MH, et al. The Status of Multiple Myeloma in Colombia: First Report of the Colombian Registry for Hemato-Oncological Diseases (RENEHOC). Asociación Colombiana De Hematologia y Oncologia (ACHO). Blood 2018;132(Suppl 1):5597. https://doi.org/jtpk.
7.Segovia J, Duarte M, Restrepo JG, Saavedra CE, Andrade RE Mieloma múltiple en el Hospital Universitario Fundación Santa Fe de Bogotá (1983-2006). Acta Med Col. 2008;33(4):276-81.
8.Durie BG, Salmon SE. A clinical staging system for multiple myeloma. Correlation of measured myeloma cell mass with presenting clinical features, response to treatment, and survival. Cancer. 1975;36(3):842–54. https://doi.org/drnxgr.
9.Takasu M, Tani C, Kaichi Y, Yasutaka B, Fujioka C, et al. A Longitudinal Study of the Prediction of Pathologic Spinal Fractures in Multiple Myeloma with Trabecular Microarchitecture and CT-Based Finite Element Analyses. J Musculoskelet Disord Treat. 2016;2(3):019.
10.Malhotra K, Butler JS, Ming Yu H. Spinal disease in myeloma: cohort analysis at a specialist spinal surgery centre indicates benefit of early surgical augmentation or bracing. BMC Cancer. 2016;16:444. https://doi.org/f8wb3n.
11.Altekruse SF, Kosary CL, Krapcho M, Neyman N, Aminou R, Waldron W, et al. SEER cancer statistics review, 1975–2007 [Internet]. Bethesda, MD: National Cancer Institute; 2010 [cited 2022 Jan 24]. Available from: http://seer.cancer.gov/csr/1975_2007/ index.html.
12.World Medical Association (WMA). WMA Declaration of Helsinki – Ethical principles for medical research involving human subjects. Fortaleza: 64th WMA General Assembly; 2013.
13.Colombia. Ministerio de Salud. Resolución 8430 de 1993 (octubre 4): Por la cual se establecen las normas científicas, técnicas y administrativas para la investigación en salud. Bogotá D.C.; octubre 4 de 1993 [cited 2022 Jan 24]. Available from: https://bit.ly/31gu7do.
14.Terpos E, Roodman GD, Dimopoulos MA. Optimal use of bisphosphonates in patients with multiple myeloma. The American Society of Hematology. Blood. 2013;121(17):3325-8. https://doi.org/jtpm.
15.Brenner H, Gondos A, Pulte D. Recent major improvement in long-term survival of younger patients with multiple myeloma. Blood. 2008;111(5):2521–6. https://doi.org/dnqr44.
16.Gerszten PC, Welch WC. Current surgical management of metastatic spinal disease. Oncology (Williston Park). 2000;14(7):1013– 24.
17.Abello V, Figueroa J, Villamizar L. Mieloma múltiple: clínica, paraclínica y principales esquemas de tratamiento hospital de San José de Bogotá DC. 2003-2010. Repert Med Cir. 2012;21(2):108--14. https://doi.org/jtpn.
18.Dimopoulos M, Terpos E, Comenzo RL, Tosi P, Beksac M, Sezer O, et al. International myeloma working group consensus statement and guidelines regarding the current role of imaging techniques in the diagnosis and monitoring of multiple Myeloma. Leukemia. 2009;23:1545-56. https://doi.org/dt9cff.
19.Leigh BR, Kurtts TA, Mack CF, Matzner MB, Shimm DS. Radiation therapy for the palliation of multiple myeloma. Int J Radiat Oncol Biol Phys. 1993;25(5):801–4. https://doi.org/czm6dp.
20.Audat Z, Hajyousef M, Fawareh M, Alawneh KM, Odat MA, Barbarawi MM, et al. Comparison if the addition of multilevel vertebral augmentation to conventional therapy will improve the outcome of patients with multiple myeloma. Scoliosis Spinal Disord. 2016;11:47. https://doi.org/jtpp.
21.Molloy S, Lai M, Pratt G, Ramasamy K, Wilson D, Quraishi N, et al. Optimizing the management of patients with spinal myeloma disease. Br J Haematol. 2015;171(3): 332-43. https://doi.org/f7xfww.
22. Health Quality Ontario. Vertebral augmentation involving vertebroplasty or kyphoplasty for cancer-related vertebral compression fractures: a systematic review. Ont Health Technol Assess Ser. 2016;16(11):1–202
23.Matuschek C, Ochtrop TA, Bölke E, et al. Effects of Radiotherapy in the treatment of multiple myeloma: a retrospective analysis of a Single Institution. Radiat Oncol. 2015;10:71. https://doi.org/f67mb9.
24.Pozzi S, Raje N. The Role of Bisphosphonates in Multiple Myeloma: Mechanisms, Side Effects, and the Future. Oncologist. 2011;16(5):651–662. https://doi.org/cpkfp9.